大腸がんだと気づくきっかけは?
 がんにはさまざまな種類がありますが、中でも大腸がんは男女とも罹患者数、死亡者数の多いがんです。比較的、私たちにとって身近ながんと言えるでしょう。
がんにはさまざまな種類がありますが、中でも大腸がんは男女とも罹患者数、死亡者数の多いがんです。比較的、私たちにとって身近ながんと言えるでしょう。
大腸がんになった方が、大腸がんだと気づいたきっかけには、以下のようなものがあります。1つでも当てはまる場合には、お早めに当院にご相談ください。特に便潜血検査で陽性だった方、血便があった方は、必ず精密検査(大腸内視鏡検査)を受けてください。
便潜血検査
健康診断、大腸がん検診などでも行われる検査です。陽性であった場合には、便に血液が混じっていたということになります。大腸などの消化管から出血している状態ですので、精密検査が必要です。
血便
肉眼で見て血液が混じっていることが分かる便のことです。血液は真っ赤であったり、暗い茶色であったりします。食道や胃から出血している場合には、黒い便が出ます。がん、潰瘍などの病変が発生していることが考えられます。
腹痛
がんによって便の通りが悪くなると、腹痛、吐き気などの症状が見られることがあります。腹痛は非常に身近な症状ではありますが、特に長く続く場合には注意が必要です。
貧血
大腸がんの表面は、正常な粘膜と比べて脆弱です。便が通過する程度のわずかな刺激で出血し、その量が多い場合には貧血を起こします。また貧血に伴い、めまいやふらつきなどの症状が引き起こされることもあります。
体重減少
がん細胞は正常細胞と比べて多くのエネルギーを消費します。大腸がんに限ったことではありませんが、このことにより体重減少が起こることがあります。食事量・運動量に大きな変化がないのに1カ月で2kg以上体重が減ったという場合には、すぐに受診してください。
腸閉塞
がんが大きくなり、腸管内で便が通過できずに詰まってしまった状態です。腹痛、嘔吐などの症状をきたし、緊急手術が必要になります。
大腸がんとは
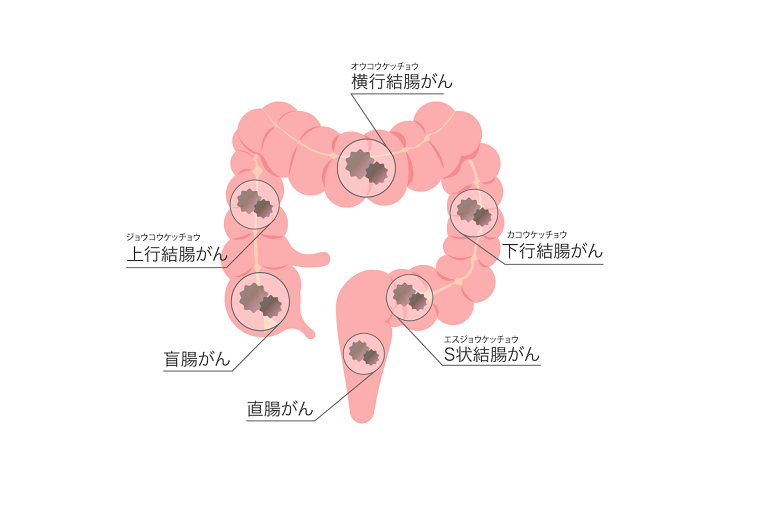 大腸がんは、大腸粘膜から直接、あるいは大腸ポリープががん化することで発生します。ほとんどの大腸がんは後者の経過を辿ったもの、つまり大腸ポリープががん化したものとなります。
大腸がんは、大腸粘膜から直接、あるいは大腸ポリープががん化することで発生します。ほとんどの大腸がんは後者の経過を辿ったもの、つまり大腸ポリープががん化したものとなります。
国内では罹患者数・死亡者数ともにがんの中でも上位を占め、日本人にとって身近ながんと言えます。一方で初期症状に乏しいことから、早期発見・早期治療のためには症状のないうちに便潜血検査、大腸内視鏡検査を受けることが大切になります。また、がん化する前のポリープの段階で切除しておくことが、大腸がんの予防として非常に有効となります。
発症リスクは、40歳くらいから上昇し始めます。そのため40歳以上の方は、症状の有無に関係なく、定期的に大腸内視鏡検査を受けておくことをおすすめします。
大腸がんの原因
 大腸がんは、糖尿病・高血圧症・脂質異常症などとともに生活習慣病の1つに数えられることがあるように、生活習慣との関係が深いがんです。食生活の欧米化(高脂肪食の増加、食物繊維の不足)、喫煙、飲酒、肥満、運動不足などが、大腸がんの発症リスクを高めると言われています。
大腸がんは、糖尿病・高血圧症・脂質異常症などとともに生活習慣病の1つに数えられることがあるように、生活習慣との関係が深いがんです。食生活の欧米化(高脂肪食の増加、食物繊維の不足)、喫煙、飲酒、肥満、運動不足などが、大腸がんの発症リスクを高めると言われています。
また、遺伝性も指摘されています。大腸がんや大腸ポリープの既往がある血縁者が多い人も注意が必要です。
大腸がんの症状チェック

- 血便
- 便が細くなった
- 便秘、下痢
- 便秘と下痢の繰り返し
- 腹痛
- 貧血
- めまい、立ちくらみ
- 体重減少
大腸がんは、初期症状に乏しいがんです。1つでも該当する場合には、お早めに当院にご相談ください。
また、便潜血検査で陽性だった方は、必ず精密検査として大腸内視鏡検査を受けてください。
大腸がんの検査
大腸がんの検査には、以下のようなものがあります。
現在、もっとも確実性高く、早期に大腸がんを発見することができるのが、大腸内視鏡検査です。
便潜血検査
健康診断、大腸がん検診などで行われる検査です。便を採取し、血液が含まれていないかどうかを調べます。
陽性であった場合には、大腸がんなどの病気が疑われるため、精密検査として大腸内視鏡検査が必要になります。また、大腸がんは必ず出血を伴う病気ではないため、陰性であっても「大腸がんではない」と言い切ることはできません。
レントゲン検査(造影検査)
造影剤を肛門から注入してレントゲン検査を行うことで、大腸の形状、粘膜の状態を観察します。
ただ、こちらも確定診断には至りません。疑わしい箇所が見つかった場合には、精密検査として大腸内視鏡検査が必要になります。
腸管の狭窄の有無、ガスの貯留の有無などを調べます。
炎症性腸疾患の場合、腸壁のむくみによって腸液が貯留しガスが減るため、エコー検査でも観察しやすくなります。
大腸内視鏡検査(大腸カメラ)
肛門から内視鏡を挿入し、大腸全体の粘膜を観察します。大腸がんだけでなく、大腸ポリープ、クローン病、潰瘍性大腸炎など、さまざまな大腸の病気を発見できます。
がんが疑わしい組織を発見した場合には、組織を採取して病理検査を行います。また、大腸ポリープをその場で切除することも可能です。
大腸がんの治療
大腸がんは、その進行の程度によって治療法が異なります。
大腸がんが見つかった場合には、速やかに提携する病院をご紹介します。
早期がん
粘膜内または粘膜下層に留まる大腸がんです。
内視鏡を使って切除することが可能であり、その場合は非常に低侵襲な治療となり、日常生活への影響も最小限に抑えられます。
ただし、範囲が広い場合、深く拡大している場合には、手術が行われます。
進行がん
固有筋層より深くまで広がっている大腸がんです。まわりの組織への浸潤、リンパ節などへの転移を起こしている可能性も高くなります。
原則として、手術が必要になります。転移している場合には、抗がん剤治療も必要になります。
大腸がんの余命・生存率
国立がん研究センターの発表によると、大腸がんの5年相対生存率(他の病気による死亡を除いた生存率)は、ステージIで94.5%、ステージIIで88.4%、ステージIIIで77.3%、ステージIVで18.7%となっています。
大腸がんステージIとは、「固有筋層に留まり転移がないもの」と定義され、この段階ではほとんど無症状です。無症状のうち、つまり早期の段階で発見して治療を開始することが、いかに重要であるかが分かります。










